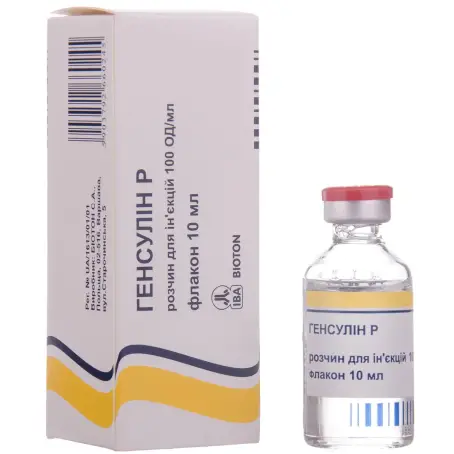
Генсулин P раствор для инъекций 100 ед/мл флакон 10 мл №1
Форма выпуска: раствор для инъекций, 100 ЕД/мл по 10 мл во флаконах №1; по 3 мл в картриджах №5
Группа: инсулин и его аналоги
Подгруппа: инсулины и аналоги для инъекций, быстрого действия
Состав: 1 мл раствора содержит рекомбинантного инсулина человека 100 ЕД (Insulinum hominis recombinantum)
ИНСТРУКЦИЯ
для медицинского применения лекарственного средства
ГЕНСУЛИН P
( GENSULIN R )
Состав:
действующее вещество: рекомбинантный инсулин человека 100 ЕД;
1 мл раствора содержит рекомбинантного инсулина человека 100 ЕД;
другие составляющие: м-крезол, глицерин, кислота хлористоводородная (разбавленная), натрия гидроксид, вода для инъекций.
Лекарственная форма. Раствор для инъекций.
Основные физико-химические свойства: бесцветный прозрачный раствор.
Фармакотерапевтическая группа.
Противодиабетические средства. Инсулины и аналоги. Инсулины и аналоги для инъекций короткого действия. Инсулины человека.
Код АТХ А10A В01.
Фармакологические свойства.
Фармакодинамика.
Генсулин Р - лекарственное средство рекомбинантного инсулина человека, полученного методом генной инженерии с использованием генетически модифицированного, но не патогенного штамма Э.соli.Инсулин является гормоном, продуцируемым клетками поджелудочной железы. Инсулин принимает участие в обмене углеводов, белков и жиров, способствуя, в частности, снижению концентрации глюкозы в крови. Инсулин выявляет несколько анаболических и антикатаболических свойств в зависимости от типа ткани. В мышечной ткани инсулин увеличивает синтез гликогена, жирных кислот, глицерина и белков. Это повышает поглощение аминокислот и одновременно снижает интенсивность гликогенолиза, глюконеогенеза, кетогенеза, липолиза, катаболизма белка и потребления аминокислот. Недостаток инсулина в организме является причиной сахарного диабета. Инсулин, вводимый путем инъекции, действует так же, как и гормон, продуцируемый организмом.
Фармакокинетика.
Генсулин Р начинает действовать в течение 30 минут после введения; максимум действия наблюдается от 1 до 3 часов, а продолжительность действия составляет до 8 часов и зависит от величины дозы. У здоровых людей до 5% инсулина связано с белками крови. Констатировано наличие инсулина в цереброспинальной жидкости в концентрациях, составляющих примерно 25% от концентраций, обнаруженных в сыворотке крови.
Инсулин метаболизируется в печени и почках. Незначительные количества метаболизируются в мышцах и жировой ткани. У больных сахарным диабетом метаболизм проходит, как и у здоровых лиц. Инсулин выводится почками. Следовые количества выделяются с желчью. Продолжительность полувыведения человеческого инсулина составляет около 4 минут. Заболевания почек и печени могут задерживать выделение инсулина. У лиц пожилого возраста выделение инсулина происходит медленнее и время сахароснижающего действия лекарственного средства удлиняется.
Клинические свойства.
Показания.
Лечение больных сахарным диабетом, требующее применения инсулина.
Противопоказания.
Гипогликемия. Повышенная индивидуальная чувствительность к лекарственному средству Генсулин Р и каким-либо его компонентам, за исключением случаев применения в качестве десенсибилизирующей терапии.
Особые меры безопасности.
Не применять лекарственное средство Генсулин Р:
· если картридж или шприц-ручка падали или подвергались внешнему давлению, поскольку при этом возникает риск их повреждения и утечки инсулина;
· если он хранился неправильно или был заморожен;
· если содержащаяся в нем жидкость не является прозрачной и бесцветной.
Употребление алкоголя может привести к опасному снижению уровня сахара в крови.
Взаимодействие с другими лекарственными средствами и другие виды взаимодействий
Следует информировать врача о любом сопутствующем лечении, осуществляемом вместе с применением человеческого инсулина.
Генсулин Р не следует смешивать с инсулинами животного происхождения, а также биосинтетическими инсулинами других производителей. Многие лекарственные средства (в частности, некоторые гипотензивные и сердечные средства, лекарственные препараты, снижающие уровень липидов в сыворотке крови, препараты, применяемые при заболеваниях поджелудочной железы, некоторые антидепрессанты, противоэпилептические средства, салицилаты, антибактериальные препараты, пероральные контрацептивы) могут влиять на и эффективность инсулинотерапии
Лекарственные средства и вещества, повышающие действие инсулина: β-адренолитики, хлорохин, ингибиторы конвертазы ангиотензина, ингибиторы МАО (антидепрессанты), метилдопа, клонидин, пентамидин, салицилаты, анаболические стероиды, теклосульфосидины, циклофосифамиды и этиловый спирт.
Лекарственные средства, снижающие действие инсулина: дилтиазем, добутамин, эстрогены (также пероральные контрацептивы), фенотиазины, фенитоин, гормоны поджелудочной железы, гепарины, кальцитонин, кортикостероиды, антивирусные лекарственные средства, применяемые при лечении.
Потребность в инсулине может возрастать при применении лекарственных препаратов с гипергликемической активностью, таких как глюкокортикоиды, гормоны щитовидной железы и гормон роста, даназол, β2-симпатомиметики (например, ритодрин, сальбутамол, тербуталин), тиазиды.
Потребность в инсулине может уменьшаться при применении лекарственных средств с гипогликемической активностью, таких как пероральные гипогликемические препараты, салицилаты (например ацетилсалициловая кислота), некоторые антидепрессанты (ингибиторы моноаминоксидазы), некоторые ингибиторы ангиотензинпревращающих ферментов, алкоголь . Аналоги соматостатина (октреотид, ланреотид) могут как усиливать, так и снижать потребность в инсулине.
При комбинированном применении Генсулин Р с пиоглитазоном возможны проявления сердечной недостаточности, особенно у пациентов с факторами риска развития сердечной недостаточности. При применении данной комбинации следует наблюдать состояние пациента относительно возникновения симптомов сердечной недостаточности, увеличения массы тела и появления отеков. Лечение пиоглитазоном следует прекратить при ухудшении сердечных симптомов.
Особенности применения.
Решение об изменении режима дозирования, смешивании лекарственных средств инсулина, а также переходе с одних на другие лекарственные средства инсулина может принимать только врач. Такое решение принимается под непосредственным надзором и может повлиять на изменение дозы применяемого лекарственного средства. При необходимости в регулировании доз такое регулирование можно выполнять с первой дозы или позже в течение нескольких недель или месяцев. При применении инсулина следует проводить мониторинг концентрации глюкозы в сыворотке крови и моче, концентрации гликолизированного гемоглобина (НЬА1с) и фруктозамин. Пациентов следует научить самостоятельно проверять концентрацию глюкозы в крови и моче с помощью простых тестов (например, тест-полосок). У разных лиц симптомы снижения концентрации сахара в крови (гипогликемии) могут появляться в разное время и могут иметь разную интенсивность. Поэтому пациентам следует научить распознавать характерные для них симптомы гипогликемии. Для пациентов, которым изменяют вид применяемого инсулина, то есть их переводят с инсулина животного происхождения на человеческий инсулин, возможно, возникнет необходимость снизить дозу инсулина (из-за возможности появления гипогликемии). У некоторых пациентов ранние симптомы гипогликемии после перехода на человеческий рекомбинантный инсулин могут быть несколько слабее, чем при применении инсулинов животного происхождения. Ранние признаки гипогликемии могут быть также слабее у пациентов, у которых концентрация глюкозы сбалансировалась при длительном сахарном диабете, диабетической нейропатии или при одновременном применении ß Поэтому пациентам следует научить распознавать характерные для них симптомы гипогликемии. Для пациентов, которым изменяют вид применяемого инсулина, то есть их переводят с инсулина животного происхождения на человеческий инсулин, возможно, возникнет необходимость снизить дозу инсулина (из-за возможности появления гипогликемии). У некоторых пациентов ранние симптомы гипогликемии после перехода на человеческий рекомбинантный инсулин могут быть несколько слабее, чем при применении инсулинов животного происхождения. Ранние признаки гипогликемии могут быть также слабее у пациентов, у которых концентрация глюкозы сбалансировалась при длительном сахарном диабете, диабетической нейропатии или при одновременном применении ß Поэтому пациентам следует научить распознавать характерные для них симптомы гипогликемии. Для пациентов, которым изменяют вид применяемого инсулина, то есть их переводят с инсулина животного происхождения на человеческий инсулин, возможно, возникнет необходимость снизить дозу инсулина (из-за возможности появления гипогликемии). У некоторых пациентов ранние симптомы гипогликемии после перехода на человеческий рекомбинантный инсулин могут быть несколько слабее, чем при применении инсулинов животного происхождения. Ранние признаки гипогликемии могут быть также слабее у пациентов, у которых концентрация глюкозы сбалансировалась при длительном сахарном диабете, диабетической нейропатии или при одновременном применении ß то есть их переводят с инсулина животного происхождения на человеческий инсулин, возможно, возникнет необходимость снизить дозу инсулина (из-за возможности появления гипогликемии). У некоторых пациентов ранние симптомы гипогликемии после перехода на человеческий рекомбинантный инсулин могут быть несколько слабее, чем при применении инсулинов животного происхождения. Ранние признаки гипогликемии могут быть также слабее у пациентов, у которых концентрация глюкозы сбалансировалась при длительном сахарном диабете, диабетической нейропатии или при одновременном применении ß то есть их переводят с инсулина животного происхождения на человеческий инсулин, возможно, возникнет необходимость снизить дозу инсулина (из-за возможности появления гипогликемии). У некоторых пациентов ранние симптомы гипогликемии после перехода на человеческий рекомбинантный инсулин могут быть несколько слабее, чем при применении инсулинов животного происхождения. Ранние признаки гипогликемии могут быть также слабее у пациентов, у которых концентрация глюкозы сбалансировалась при длительном сахарном диабете, диабетической нейропатии или при одновременном применении ß- адренолитических лекарственных препаратов. Как гипогликемия, так и гипергликемия, если их не лечить, могут стать причиной потери сознания, комы или летального исхода.
Потребность в инсулине может изменяться вследствие высокой температуры, тяжелой инфекции (может значительно повыситься потребность в инсулине), эмоциональных волнений, заболеваний и нарушений функций желудочно-кишечного тракта, сопровождающихся тошнотой и рвотой, диареей, запорами, нарушениями всасывания. Наличие таких состояний всегда требует вмешательства врача. В таких случаях часто следует контролировать концентрацию глюкозы в крови и моче. При почечной недостаточности экскреция инсулина миниатюризируется, а длительность его деяния возрастает.
Пациенты, у которых сахарный диабет связан с заболеваниями поджелудочной железы или сосуществует с болезнью Аддисона или недостаточностью функции гипофиза, очень чувствительны к инсулину и, как правило, следует назначать очень малые дозы лекарственного средства.
При нарушениях функции гипофиза, поджелудочной железы, надпочечников, щитовидной железы или при печеночной или почечной недостаточности может изменяться потребность организма в инсулине.
При лечении инсулином могут продуцироваться антитела, хотя и в меньших концентрациях, чем в случае применения очищенного инсулина животного происхождения.
В процессе длительного лечения инсулином может развиться резистентность к инсулину. При появлении инсулинорезистентности следует применять большие дозы инсулина.
Неправильная дозировка или приостановка лечения (особенно это касается больных инсулинозависимым диабетом) может привести к гипергликемии и потенциально летальному диабетическому кетоацедозу. Потребность в регулировании доз может возникнуть при изменении интенсивности физических нагрузок или обычного режима питания.
Лица, которые планируют совершать длительные путешествия с изменением нескольких часовых поясов, должны проконсультироваться со своим врачом о корректировке графика принятия инсулина.
Это лекарственное средство содержит менее 1 ммоль (23 мг)/дозу натрия, то есть практически свободно от натрия.
Применение в период беременности или кормления грудью.
Инсулин не проходит через плацентарный барьер. Для пациенток, у которых сахарный диабет развился до наступления беременности или в период беременности (гестационный диабет), очень важно поддерживать надлежащий контроль за углеводным обменом на протяжении всей беременности. Потребность в инсулине может уменьшаться во время I триместра беременности и возрастать во время II и III триместров. Сразу после родов потребность в инсулине резко снижается, что повышает риск гипогликемии. Поэтому тщательный контроль уровня сахара очень важен. Каких-либо ограничений применения препарата Генсулин Р в период кормления грудью нет. Однако женщины в период кормления грудью могут нуждаться в коррекции дозы препарата и диеты, поскольку во время лактации необходимость в инсулине падает ниже уровня беременности.
Способность влиять на скорость реакции при управлении автотранспортом или другими механизмами.
Способность управлять транспортными средствами может быть ослаблена из-за гипогликемии, что приводит к нарушениям со стороны периферической нервной системы и сопровождается головной болью, беспокойством, диплопией, нарушением ассоциативности и оценки расстояния. В начальный период лечения инсулином, при смене препарата, в случае стресса или чрезмерной физической нагрузки, когда имеются большие колебания концентрации глюкозы в крови, возможно ослабление способности управлять автотранспортными средствами и обслуживать устройства, находящиеся в движении. Рекомендуется контролировать концентрацию глюкозы в крови во время длительного путешествия.
Способ применения и дозы.
В клинической практике известно множество схем лечения человеческим инсулином. Выбор среди них подходящей для конкретного больного индивидуальной схемы должен сделать врач, учитывая потребность в инсулине. На основании установленной концентрации глюкозы крови врач определяет необходимую дозировку и вид препарата инсулина для конкретного пациента. При диабете 2 типа средняя начальная доза составляет 0,2 ЕД/кг массы тела.
Генсулин Р предназначен для подкожных и внутривенных инъекций. В исключительных случаях его можно вводить внутримышечно. Генсулин Р вводить за 15-30 минут до еды. За 10-20 минут до запланированного введения следует извлечь инсулин из холодильника, чтобы он нагрелся до комнатной температуры.
Перед вводом следует осмотреть флакон или картридж с инсулином. Раствор генсулина Р должен быть бесцветным и прозрачным, иметь вид и консистенцию воды. Нельзя применять препарат, если раствор мутный, кажется густым или окрашенным. Особое внимание следует обратить на то, чтобы во время инъекции инсулина не ввести иглу в просвет кровеносного сосуда.
Введение препарата с помощью шприцев.
Для введения инсулина существуют специальные шприцы, на которых имеются отметки дозировки. При отсутствии шприцев и игл одноразового использования можно применять шприцы и многоразовые иглы, которые следует стерилизовать перед каждой инъекцией. Рекомендуется использовать шприцы одного типа и производителя. Всегда необходимо проверять, проградуирован ли шприц, который используется, в соответствии с дозировкой применяемого препарата инсулина.
Порядок выполнения инъекции:
• удалите пластиковую крышечку, не снимая саму крышку флакона;
• протрите пробку флакона спиртовым раствором; не снимайте крышку с флакона!
• набрать в шприц воздух объемом, равным выбранной дозе инсулина;
• проколоть резиновую пробку и ввести воздух во флакон;
• перевернуть флакон со шприцем вверх дном;
• убедитесь, что конец иглы находится в инсулине;
• набрать в шприц необходимый объем раствора инсулина;
• удалить пузырьки воздуха из шприца во флакон путем нагнетания инсулина;
• повторно проверить правильность набранной дозы и вытащить иглу из флакона;
• дезинфицировать кожу в месте запланированной инъекции;
• одной рукой стабилизировать кожу, то есть собрать ее в складку;
• взять шприц в другую руку и держать его как карандаш. Вонзить иглу в кожу под прямым углом (угол 90°). Убедиться, что игла полностью введена и хорошо размещена в слое жира под кожей, а не в более глубоких слоях кожи (у худых лиц иглу следует располагать не перпендикулярно, а под меньшим углом);
• чтобы ввести инсулин, следует протолкнуть поршень шприца до самого конца, вводя дозу в течение не менее 5 секунд;
• насыщенный спиртом ватный тампон держать близко к игле и вынуть иглу из кожи. Приложить на несколько секунд пропитанный спиртом тампон к месту укола. Не протирать кожу в месте выполнения инъекции!
• Во избежание повреждения ткани рекомендуется при каждой инъекции изменять место укола. Очередное место инъекции должно быть удалено от предыдущего по крайней мере на 1-2 см.
Смешивание раствора Генсулин Р с взвесями Генсулин Н, Генсулин М30.
Решение о смешивании Генсулина Р с вышеуказанными суспензиями может принимать только врач.
Применение Генсулина Р в картриджах для шприц-ручек .
Картриджи Генсулин Р можно применять со шприц-ручками многоразового использования типа "реn". При заполнении шприц-ручки, креплении иглы и процедуре инъекции препарата следует соблюдать инструкцию производителя шприц-ручки. При необходимости можно набрать инсулин из картриджа в обычный инсулиновый шприц и действовать так, как описано выше (в зависимости от концентрации инсулина и вида лекарственного средства).
Дети.
Нет достаточного опыта применения лекарственного средства для детей.
Передозировка.
При передозировке инсулина появляются симптомы гипогликемии, в частности ощущение голода, апатия, головокружение, дрожь мышц, нарушение ориентации, беспокойство, учащенное сердцебиение, повышенное потоотделение, рвота, головная боль, спутанность сознания. При умеренной гипогликемии достаточно принять внутрь сладкую жидкость или пищу, богатую углеводами. Рекомендуется отдых. Больные должны иметь при себе сахар в кусочках, глюкозе или конфете. Не рекомендуется есть шоколад, так как содержащийся в нем жир задерживает всасывание глюкозы.
Тяжелая форма гипогликемии может привести к судорогам и потере сознания, даже к летальному исходу. Если больной находится в состоянии комы, необходимо ввести внутривенно глюкозу. После передозировки инсулина к гипогликемии могут присоединиться симптомы гипокалиемии (снижение концентрации калия в крови) с последующей миопатией. При значительной гипокалиемии, когда больной уже не может принимать пищу через рот, следует ввести 1 мг глюкагона внутримышечно и раствор глюкозы внутривенно. После возвращения сознания следует принять пищу. Также может возникнуть необходимость продолжать давать больному углеводы и проводить дальнейший контроль уровня глюкозы в крови, поскольку гипогликемия может появиться после клинического выздоровления.
Побочные реакции.
При наличии симптомов тяжелой гипогликемии или гипергликемии с развитием кетоацидоза необходимо немедленное вмешательство врача. К побочным реакциям, наиболее часто наблюдаемым при инсулинотерапии, относятся гипогликемия (снижение уровня глюкозы в крови) и гипергликемия (повышение концентрации глюкозы в крови), а также местные проявления аллергических реакций.
Гипогликемия. Признаки умеренной гипогликемии: чрезмерное потоотделение, головокружение, дрожание, чувство голода, беспокойство, чувство покалывания в ладонях, стопах, губах или языке, нарушение концентрации внимания, сонливость, расстройства сна, спутанность сознания, депрессия . Признаки тяжелой гипогликемии: нарушение ориентации, потеря сознания, судороги.
Гипергликемия. У больных сахарным диабетом I типа длительная гипергликемия приводит к кетоацидозу и диабетической коме, что опасно для жизни. Первыми симптомами ацидоза, появляющимися постепенно в течение нескольких часов и даже суток, являются: сонливость, краснота лица, жажда, отсутствие аппетита, запах ацетона в выдыхаемом воздухе, увеличенное количество глюкозы и кетоновых тел, тахипное и учащенный пульс.
Другими нежелательными эффектами, появляющимися спорадически при применении биосинтетических инсулинов, являются : инсулиновая липодистрофия (частота возникновения от 1/1000 до 1/100) - атрофия или гипертрофия жировой ткани в месте осуществления инъекции, аллергия к инсулину, инсулино.
Местные проявления аллергических реакций - частый нежелательный эффект (1/100 до 1/10), включающий покраснение кожи, отек или зуд, изменения в месте инъекции.
Генерализованная форма аллергии встречается редко (1/10000), но является потенциально опасной побочной реакцией на инсулин. Это тяжелые случаи, включающие сыпь на всей поверхности тела, одышку, хрипы, снижение артериального давления, увеличение частоты ударов сердца, повышение потоотделения.
Также сообщалось о случаях отека во время применения инсулинотерапии, в частности, в случае предварительно сниженного обмена веществ, который улучшался проведением инсулинотерапии. Также сообщалось о случаях увеличения массы тела, реакции на инъекции (изменение цвета кожи в месте инъекции, кровотечение, уплотнение в месте инъекции, отек в месте инъекции, инъекционные узлы, боль, сыпь, крапив). янка и пустула в месте инъекции), зуд отдельных участков кожи и генерализованный зуд, головокружение.
Чтобы избежать повреждения ткани, рекомендуется при каждой инъекции изменять место укола.
Срок годности.
3 года.
Не следует применять препарат по истечении срока годности, указанного на упаковке.
Условия хранения.
После открытия индивидуальной упаковки хранить в течение 28 дней при температуре менее 25 °С. Хранить при температуре 2-8 ° С в защищенном от света месте. Не замораживать. Хранить в недоступном для детей месте.
Несовместимость.
Как правило, инсулин можно добавлять к веществам, с которыми его реакция на совместимость известна. Лекарственные препараты, добавленные к инсулину, могут привести к его разрушению, например препараты, содержащие тиолы или сульфиты.
Упаковка.
По 10 мл в стеклянных флаконах, закрытых алюминиевой крышкой с двухслойным резиновым диском и пластиковой крышкой № 1 в картонной пачке; по 3 мл в картриджах №5 в картонной пачке.
Категория отпуска.
По рецепту.
Производитель.
Биотон С.А., Польша (ВИОТОN SA, Poland).
Местонахождение производителя и адрес места его деятельности.
Юридический адрес: Польша, 02-516, Варшава, ул. Старочинская, 5 (Poland, 02-516, Warsaw, 5 Staroscinska str.).
Адрес производства: Мачежиш, ул. Познанская, 12, 05-850, г. Ожарув Мазовецки, Польша (Macierzysz, 12, Познанская стр., 05-850 Ozarow Mazowiecki, Poland).
Внимание!
Внимание! Цена, наличие товаров, условия доставки подтверждаются контакт-центром. Если вы заметили неточность, сообщите нам anri.content(sbk)ukr.net. Фотографии некоторых товаров могут отличаться.